Physio Medicum – Centrum Fizjoterapii, Treningu i Medycyny Sportowej
Physio Medicum – Centrum Fizjoterapii, Treningu i Medycyny Sportowej

Boczne (inwersyjne) skręcenie stawu skokowego to najczęstszy uraz doznawany podczas uprawiania sportu. Wczesna diagnostyka i odpowiednio zaplanowana fizjoterapia są kluczem do szybkiego powrotu do sprawności i zapobiegania przewlekłej niewydolności więzadeł. Urazy więzadeł można podzielić na I, II i III stopień w zależności od uszkodzenia struktur więzadłowych i torebkowych oraz stopnia niestabilności i utraty funkcji. Najbardziej podatnym na uszkodzenie jest więzadło ATFL – więzadło skokowo-strzałkowe przednie ( Anteriol Talofibular Ligament), które stanowi 2/3 wszystkich urazów więzadeł stawu skokowego. Kolejne 20% stanowi łączone uszkodzenie więzadła ATFL i więzadła piętowo-strzałkowego (CFL – Calcaneofibular Ligament). Izolowane urazy więzadła CFL są rzadkie, tak jak urazy więzadła trójgraniastego (ligamentum deltoideum) po stronie przyśrodkowej stawu skokowego.
Przy ostrym skręceniu stawu skokowego z całkowitym zerwaniem więzadła coraz rzadziej zaleca się leczenie chirurgiczne. Aktualna rekomendacja to postępowanie fizjoterapeutyczne które obejmuje wczesne i optymalne obciążanie, trening funkcjonalny, ćwiczenia aktywnego zakresu ruchu, ćwiczenia równowagi i koordynacji, i ćwiczenia wzmacniające – szczególnie mięśni strzałkowych. W trakcie procesu rehabilitacji ważna jest ocena obrazowa USG która daje informacje o postępach gojenia się tkanek, co z kolei ma duże znaczenie do oceny kryteriów przejścia do kolejnych faz fizjoterapii. Satysfakcjonujące wyniki leczenia zachowawczego występują aż u 80-90% sportowców. Około 10-20% pacjentów może zmagać się z przewlekłym bólem/niestabilnością stawu skokowego, pomimo dobrze prowadzonej rehabilitacji. Przewlekłą niestabilność podzielić można na niestabilność mechaniczną – w przypadku niewydolności aparatu torebkowo-więzadłowego, i funkcjonalną, której przyczynami oprócz przyczyn mechanicznych jest deficyt propriocepcji i osłabienie mięśni.
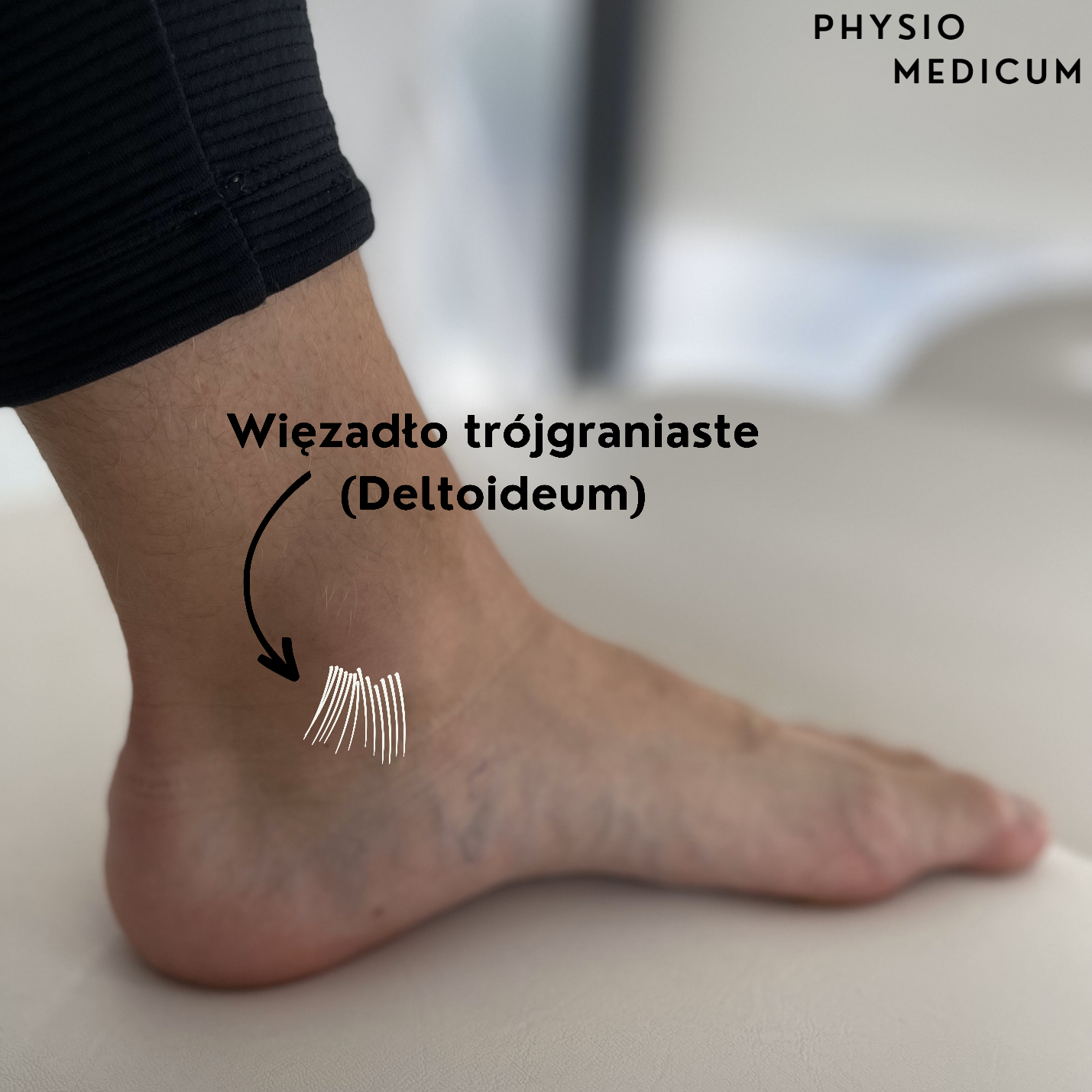
Stabilność stawu skokowego zapewniają po stronie przyśrodkowej:
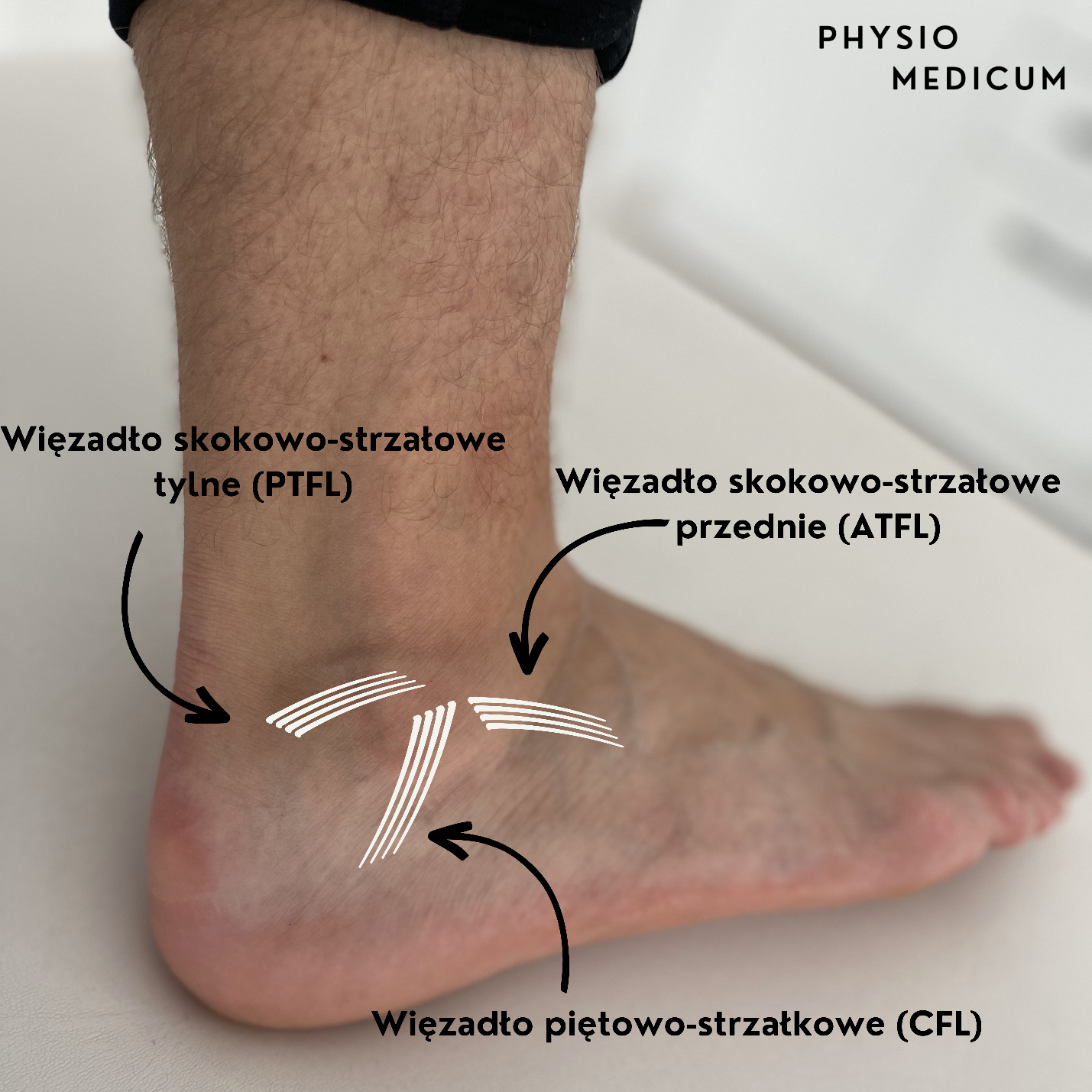
oraz trzy pasma po stronie bocznej:
Profilaktyka poprzez trening koordynacyjny z wykorzystaniem stabilnego i niestabilnego podłoża - platform balansujących, dynamicznych poduszek lub wsparcie zewnętrzne może zmniejszyć liczbę urazów więzadłowych. Wielu sportowców jako zewnętrzne wsparcie preferuje taping, lub lekkie materiałowe stabilizatory – ale zwykle to rozwiązanie stosują osoby które doświadczyły już skręcenia stawu skokowego.
Skręcenie kostki to najczęstszy uraz sportowy u osób w przedziale wiekowym 15-35 lat. Częstość występowania tego urazu w sportach rotacyjnych wacha się pomiędzy 2-6 przypadków na 100 osób. Szacuje się że skręcenie stawu skokowego stanowi 15-53% wszystkich kontuzji w sportach takich jak: piłka nożna, koszykówka czy siatkówka. Niektórzy badacze twierdzą, że ok 20-25% czasu przerw od sportu spowodowanego urazem wynika właśnie z urazów stawu skokowego.
Zdecydowania większość urazów więzadeł stawu skokowego występuje w mechanizmie supinacyjnym (stopa obraca się do wewnątrz) w zgięciu podeszwowym, gdzie kości podudzia rotują się na zewnątrz. Mechanizm ten stanowi 90% wszystkich skręceń stawu skokowego. Wynika to prawdopodobnie z faktu, że struktury więzadłowe po bocznej stronie kostki występują jako oddzielne wiązki pęczków, a zatem nie są tak silne, jak szerokie więzadło trójgraniaste po stronie przyśrodkowej. Kostka przyśrodkowa jest również krótsza niż kostka boczna, co pozwala kości skokowej na większe odwrócenie niż nawrócenie.

Ruch supinacyjny ograniczać będą głównie więzadła ATFL i CFL które zarazem najczęściej są uszkadzane. ATFL jest najbardziej kontuzjogennym z bocznych więzadeł. Zerwanie ATFL występuje jako izolowany uraz w około 2/3 wszystkich urazów stawu skokowego. Przy dużej sile urazu CFL jest również często uszkadzany. Jednoczesne uszkodzenie ATFL i CFL występuje od 15 do 25% wszystkich urazów stawu skokowego. Izolowane uszkodzenia CFL stanowią tylko 1%, a izolowane uszkodzenie PTFL praktycznie nie występuje.
Urazy więzadeł po stronie przyśrodkowej są znacznie rzadsze (zaledwie około 2,5%). Mechanizm urazu polega na pronacji (ewersja – nawrócenie), tj. obróceniu stopy na zewnątrz na obracającej się wewnętrznie kości piszczelowej, co skutkuje urazem więzadła trójgraniastego. Gojenie tego urazu zwykle trwa kilka tygodni i często powoduje raczej przewlekły ból po stronie przyśrodkowej niż przewlekłą niestabilność po tej stronie stawu skokowego.

Urazy więzadeł stawu skokowego można podzielić na stopień I (łagodny), stopień II (umiarkowany) i stopień III (ciężki).
rzed podjęciem decyzji o rekonstrukcji więzadeł należy przeprowadzić dobrze zaplanowaną fizjoterapię. Interwencje chirurgiczną przeprowadza się zwykle u sportowców u których boczna stabilizacja stawu skokowego jest mocno wykorzystywana w specyfice uprawianego sportu. W literaturze opisano wiele różnych procedur chirurgicznych które wykorzystuje się do leczenia przewlekłej bocznej niestabilności stawu skokowego. Większość z nich to procedura w której do rekonstrukcji uszkodzonego więzadła wykorzystuje się przeszczep ze ścięgien mięśni strzałkowych (tenodeza) tj. metoda Watsona-Jonesa, Evansa czy Chrismana-Snooka – należą one do tzw. Grupy zabiegów Nieanatomicznych. Alternatywą dla nich są zabiegi Anatomiczne - Naprawy i rekonstrukcje anatomiczne naśladują naturalny przebieg więzadeł i pozwalają zachować zbliżoną do naturalnej ruchomość w stawie skokowo-goleniowym oraz stawie podskokowym. Najbadziej znaną metodą anatomiczną jest metoda Brostróm
Rekonstrukcje nieanatomiczne – metoda Watson-JonesMetoda polega na rekonstrukcji uszkodzonego więzadła ATFL poprzez tenodezę ścięgna m. strzałkowego krótkiego ze strzałką. Przyczep ścięgna do V kości śródstopia pozostawia się nienaruszony. Odpreparowane, możliwie jak najdłuższe ścięgno przeprowadzane jest przez dwa kanały kostne. Pierwszy kanał biegnie skośnie przez kostkę boczną w kierunku od przodu do tyłu, a drugi przeprowadzony jest w bocznej części szyjki kości skokowej w kierunku od góry do dołu. Proksymalny, uwolniony koniec ścięgna przeprowadzony jest najpierw przez kanał w strzałce (w kierunku od tyłu do przodu), a następnie w kości skokowej (w kierunku od dołu do góry), po czym powraca w okolicę kostki bocznej, gdzie jest mocowany do okostnej. Dystalny koniec złącza ścięgnisto-mięśniowego mięśnia strzałkowego krótkiego przyszywany jest do mięśnia strzałkowego długiego. Podstawową wadą i trudnością opisanej techniki jest długość ścięgna mięśnia strzałkowego krótkiego, która może okazać się zbyt krótka - jest to problem w każdym zabiegu naprawczym wykorzystującym to ścięgno.
Rekonstrukcje anatomiczne - Brostróm i modyfikacjeJest to jedna z najczęściej wykonywanych procedur w leczeniu niestabilności przednio-bocznej stawu skokowo-goleniowego. Oryginalna operacja sposobem Brostróm polega na anatomicznej naprawie uszkodzonych więzadeł poprzez usunięcie nadmiaru uszkodzonego i zbyt luźnego więzadła, a następnie bezpośrednie zszycie ze sobą uwolnionych końców. Oryginalna procedura została poddana późniejszym modyfikacjom. W modyfikacji wg Goulda zduplikowane więzadła dodatkowo są wzmacniane poprzez zmobilizowany troczek dolny ścięgien mięśni prostowników. Duplikacja zszytych więzadeł bocznych troczkiem zapewnia dodatkową stabilność w stawie skokowo-goleniowym oraz w stawie podskokowym. Modyfikacja sposobem Goulda aktualnie jest uważana za złoty standard anatomicznej naprawy uszkodzonych więzadeł bocznych stawu skokowo-goleniowego.
Powszechnie wiadomo, że wszystkie urazy więzadeł I i II stopnia można bezpiecznie leczyć nieoperacyjnie. Najnowsze standardy mówią również o zaleceniu leczenia zachowawczego w przypadku uszkodzenia III stopnia. Warunkiem takiego postępowania jest jednak wykluczenie złamań awulsyjnych które często występują przy uszkodzeniach III stopnia.
Po urazie skręcenia stawu skokowego zalecane jest szybkie i optymalne obciążanie kończyny. W zależności od wielkości dolegliwości bólowych, obrzęku i stopnia uszkodzenia optymalne obciążenie oznaczać będzie rezygnację z intensywnych wysiłków, ale zaleca się ruch, często w prostych czynnościach dnia codziennego. Udowodniono że optymalny wczesny ruch będzie mobilizował gojenie się tkanek, oraz zapobiegał powstawaniu zrostów. Dodatkowo uruchamiana podczas ruchu pompa mięśniowa wspomoże proces redukcji obrzęku. Na wczesnym etapie można również stosować lód – przeciwbólowo przez pierwsze kilka dni po urazie. Kompresja w postaci drenażu pneumatycznego np. za pomocą rękawów na kończynę dolną również pomóc może w ewakuacji obrzęku – tak samo jak elewacja - uniesienie kończyny.
Po opanowaniu stanu ostrego rozpoczynamy aktywną pracę nad zakresem ruchomości. Dobrym pomysłem na wstępnym etapie rehabilitacji będzie również aktywacja krótkich mięśni stopy – ćwiczenia Core Foot System znajdą tu zastosowanie. Pacjenta prowadzimy tak szybko, jak pozwala nam na to proces gojenia. Prace koordynacji nerwowo-mięśniowej z wykorzystaniem stabilnego jak i niestabilnego podłoża oraz ćwiczenia wzmacniających mięsnie strzałkowe będą kolejnym etapem fizjoterapii. Do ćwiczeń plyometrycznych przechodzimy dopiero gdy na badaniu obrazowym widzimy zagojone tkanki.
Naderwane więzadło (Uraz II stopnia lub II/III) powinniśmy chronić przez dystrakcją i nowymi urazami podczas coraz bardziej wymagających zadań ruchowych. Możemy stosować zewnętrzną stabilizację w postaci sztywnego tapingu, kinesiotapingu czy materiałowej ortezy. Szacuje się że około 80%-90% pacjentów z urazami III stopnia odzyska zadowalającą funkcję w stawie skokowym (zarówno pod względem stabilności, ROMu jak i propriocepcji czy siły).
Wyniki leczenia zachowawczego prawie zawsze są zadawalające, a większość sportowców jest w stanie wrócić do uprawiania sportu nawet w przeciągu 1-2 tygodni (przy uszkodzeniach I i II), pod warunkiem zabezpieczenia kostki przed dalszym urazem za pomocą zewnętrznego wsparcia. Przy uszkodzeniach III stopnia, lub – co często opisują radiolodzy czy ortopedzi – uszkodzeniach II/III, rehabilitacja planowana jest zwykle na 12 tygodni.
Reasumując, leczenie zachowawcze powinno być raczej zawsze pierwszym wyborem postępowania w przypadku uszkodzeń więzadeł stawu skokowego, niezależnie od ich stopnia. Problemem jest zidentyfikowanie tych ok. 10% pacjentów, u których pomimo odpowiedniego leczenia rozwinie się przewlekła niestabilność czynnościowa, co w późniejszym okresie może skończyć się koniecznością przeprowadzenia chirurgicznej rekonstrukcji.